
Fig 36. Diagrama de enfermedad endodontal.
Inicialmente se produce una caries, que progresa y compromete la cámara pulpar.
Posteriormente la infección se extiende por el foramen apical, hasta los tejidos periapicales y el hueso.
INFECCIONES DENTALES.
Muchos pacientes que requieren de implantes, tienen infecciones dentales, que son la causa mas común de pérdidas dentales (1, 3).
Cuando la higiene dental no es adecuada, se acumula placa con gran cantidad de bacterias, entre los dientes y la encía. Esta ocasiona inflamación de la encía o gingivitis, que se puede extender internamente. (1).
La inflamación produce reabsorción del hueso que rodea la raíz y ocasiona aflojamiento. Finalmente se descubren las raíces de los dientes y estos se caen. (1, 3).
Las infecciones pueden dividirse en enfermedad periodontal y endodontal, que pueden coexistir. (3).
Enfermedad endodental:
Se refiere a la inflamación aguda o crónica, que rodea las raíces de los dientes. (3).
Clásicamente la infección empieza con una caries, que destruye el esmalte y la dentina y permite que las bacterias ingresen a la cámara pulpar, que contiene el paquete neurovascular. Desde allí la infección pasa al foramen apical, desde donde se propaga y produce la afección ósea. (3). (Fig 36).
Radiológicamente se identifica como una radiolucencia bien definida, en el ápice de la raíz, menor de 1 cm. En los cortes axiales se aprecia como lesión target, con la raíz densa central, rodeada por la radiolucencia. (3). (Fig 37).

Fig 36. Diagrama de enfermedad endodontal.
Inicialmente se produce una caries, que progresa y compromete la cámara pulpar.
Posteriormente la infección se extiende por el foramen apical, hasta los tejidos periapicales y el hueso.

Fig 37. Enfermedad endodental.
Rx periapical. Se identifica caries. (Flecha gruesa). Extensión periapical de la infección, con disminución de la densidad del hueso que rodea las raíces. (Flechas delgadas).
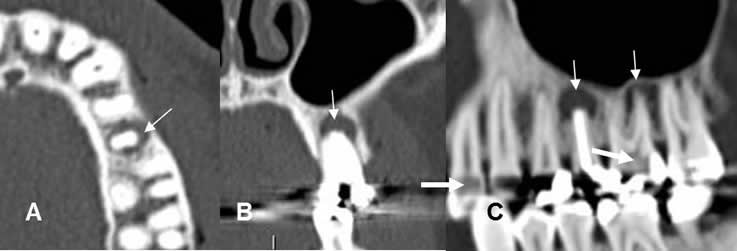
Fig 38. Enfermedad endodental.
A: TAC axial, B: TAC reconstrucción coronal y C: TAC reconstrucción sagital.
Reemplazo de la pulpa de los dientes, por caries extendidas internamente. (Flechas gruesas). Se encuentra perilucencia periapical, por enfermedad endodental.(Flechas delgadas).
Enfermedad periodontal:
Corresponde a la inflamación de las estructuras de sostén.
En esta entidad, las bacterias comprometen el ligamento periodontal del diente.
Empieza como una gingivitis, que luego pasa al ligamento, causando la resorción del hueso y formación de un espacio o bolsa periodontal, desde donde se propaga. (3). (Fig 39).
Radiológicamente la pérdida del hueso, se aprecia como zona radiolúcida adyacente a la raíz, en asocio a aumento del espacio (Mayor de 4 mm) y lucencia periapical. (3, 4). (Fig 40 a 44).

Fig 39. Diagrama de enfermedad periodontal.
Proceso inflamatorio que empieza en la encía (Flecha) y se extiende inferiormente,
hasta comprometer los tejidos blandos que rodean la raíz.

Fig 40. Enfermedad periodontal.
Rx periapical. Pérdida en la nitidez de los contornos del ligamento periodontal, por inflamación incipiente.
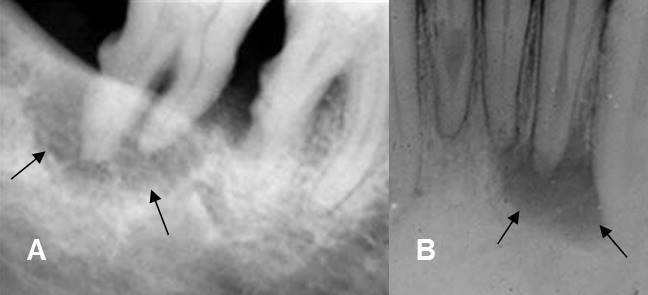
Fig 41. Enfermedad periododontal.
A y B: Rx periapical. Incremento del espacio periodontal, con lucencia que rodea las
raíces dentales y corresponde a bolsa periodontal.
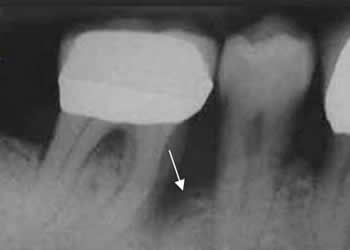
Fig 42. Enfermedad periododontal.
Rx periapical. Adicional al aumento de la lucencia periapical, existe erosión del proceso alveolar. Es un estado mas avanzado, de la enfermedad periodontal.
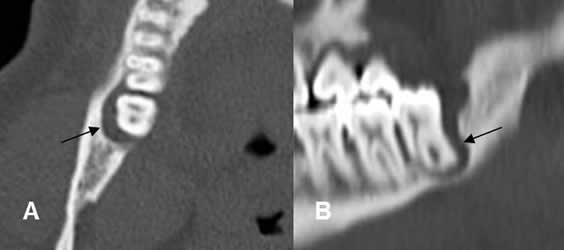
Fig 43. Enfermedad periodontal.
A: TAC axial y B: TAC reconstrucción sagital. Aumento del espacio periapical, por enfermedad periodontal.
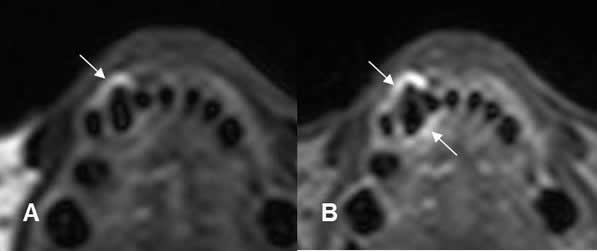
Fig 44. Enfermedad periodontal.
A: RM axial en T2 y B: RM axial en STIR. Cambios inflamatorios y aumento del espacio periapical, por enfermedad periodontal.
La periodontitis periapical se refiere a un grupo de enfermedades que rodea el ápice del diente e incluye, el granuloma periapical, el absceso periapical y el quiste periapical o radicular. (1). Representan el espectro del mismo proceso infeccioso, que es difícil de diferenciar radiológicamente. (4).
Los hallazgos incluyen un halo radiolúcido rodeando la raíz del diente, que frecuentemente se asocia con caries. (4). (Fig 45).
Los bordes mal definidos sugieren flegmom o absceso y bien definidos, indican patología crónica (Quiste). (4). (Fig 46).
Los cambios inflamatorios de los tejidos blandos y el hueso, indican absceso periapical y se acompañan de síntomas, como fiebre, dolor y edema. (4). El absceso se puede fistulizar y comprometer los tejidos blandos extra-oseos. (4). (Fig 47 y 48).
La periodontitis apical crónica, es una patología frecuente en pacientes con pulpitis o después de un tratamiento de conducto. (6). Produce dilatación del espacio periodontal, a nivel periapical y en el TAC se identifica la punta de la raíz, dentro de una zona osteolítica. (6). (Fig 49 y 50).
En la fase crónica y si persiste la diseminación bacteriana, aparece la osteítis esclerosante, como una forma de osteomielitis crónica. (6). (Fig 51 A y B).
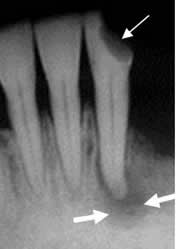
Fig 45. Granuloma periapical.
Rx periapical. Imagen radiolúcida que rodea la raíz del diente, que corresponde a granuloma. Se identifica caries en la corona. (Flecha delgada).

Fig 46. Absceso periapical.
Rx periapical. Disminución de la densidad del hueso alveolar, que rodea las raíces dentales, de bordes mal definidos. Clínicamente hay dolor y cambios inflamatorios de los tejidos blandos, por la formación de absceso. (Flechas gruesas). En otra pieza se identifica caries. (Flecha delgada).

Fig 47. Absceso periapical.
A: TAC reconstrucción sagital. Lucencia periapical, por enfermedad periodontal.
B: TAC axial. Enfermedad periapical, en ambos maxilares. En el lado izquierdo hay erosión ósea, por osteomielitis asociada.
C: TAC axial. Edema de tejidos blandos, con reemplazo de la grasa y sin colecciones, por osteomielitis.
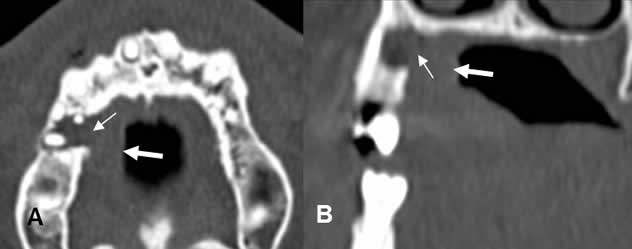
Fig 48. Absceso periapical.
A: TAC reconstrucción y B: TAC reconstrucción coronal. Enfermedad periapical, con destrucción ósea (Flechas delgadas) y prominencia de los tejidos blandos, hacia la superficie lingual (Flechas gruesas), por la formación de absceso periapical.
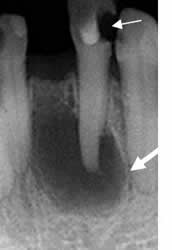
Fig 49. Quiste periapical.
Rx periapical. Imagen radiolúcida, cuyo centro está ocupado por la raíz del diente. Muestra bordes escleróticos y corresponde a quiste radicular. Existe caries, en la corona del diente. (Flecha delgada).
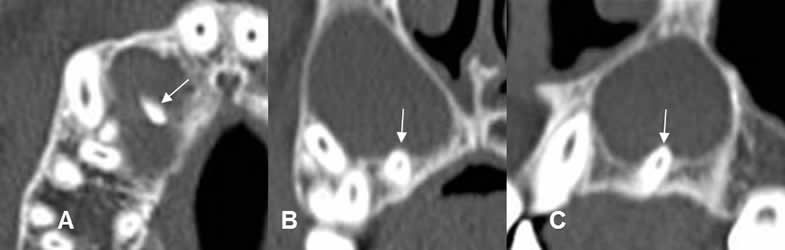
Fig 50. Periodontitis apical crónica.
A: TAC axial, B: TAC reconstrucción coronal y C: TAC reconstrucción sagital. Dilatación del espacio periapical, con la punta de la raíz en el centro de la lesión, por quiste radicular.
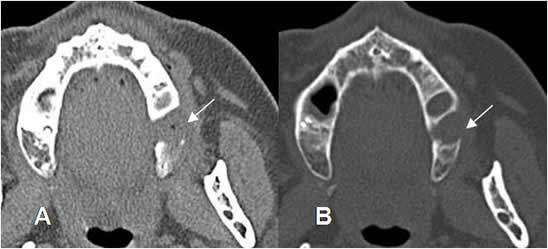
Fig 51 A. Osteomielitis.
A: TAC axial en ventana de tejidos y B: TAC en ventana ósea. Progresión de enfermedad periodontal, con destrucción ósea y prominencia de los tejidos blandos, por osteomielitis.
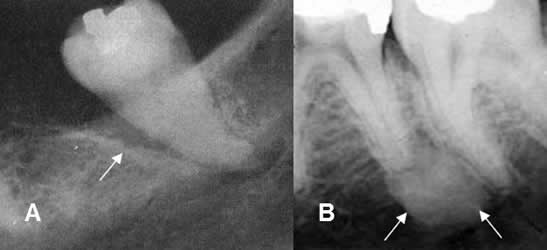
Fig 51 B. Osteitis periapical.
A y B: Rx periapical. Aumento del espacio periapical, por enfermedad periodontal. Los bordes son escleróticos, por evolución crónica. En B se aprecia aumento de la densidad en la cresta alveolar, por osteitis esclerosante.
Sinusitis odontogénica:
En varios estudios se ha encontrado la asociación entre la sinusitis maxilar y la periodontitis o enfermedad periodontal. (1, 4).
Es importante hacer la diferenciación con la ocasionada por obstrucción de las vías de drenaje, porque pueden recurrir después de terminar el tratamiento antibiótico y la microbiologia es diferente. (1, 4).
Los hallazgos por imagen son similares, con engrosamiento mucoso y quistes de retención, aunque la sinusitis odontogénica, suele ser unilateral. (4).
En las imágenes axiales, parecen corresponder a pólipos o quistes de retención, pero el dentascan demuestra su relación con la infección dental. (3). (Fig 52).
Un engrosamiento mucoso, asociado a dehiscencia del piso del seno maxilar por encima de un diente cariado o con enfermedad periodontal, es altamente sugestivo de origen odontogénico. También un diente que no ha erupcionado en el seno maxilar, puede ser un nido de la sinusitis. (1, 4). (Fig 53, 54 y 55).
En las infecciones crónicas o abscesos, se puede producir erosión de la membrana mucoperióstica y la formación de una fístula. (Fig 55 A). Los 2º molares son las estructuras mas cercanas al seno maxilar, con separación promedio de solo 1.7 mm. (4).
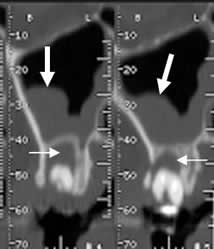
Fig 52. Sinusitis odontogénica.
TAC reconstrucción ortogonal. Engrosamiento en la mucosa del seno maxilar, por proceso inflamatorio. (Flechas gruesas). Se identifica lucencia periapical, por enfermedad periodontal asociada. (Flechas delgadas).

Fig 53. Sinusitis odontogénica.
TAC reconstrucción coronal. Complicaciones de implantes. En el lado derecho hay perforación del piso del seno maxilar, con sinusitis secundaria. En el izquierdo, el extremo del implante se proyecta sobre la fosa nasal, por debajo del cornete inferior.
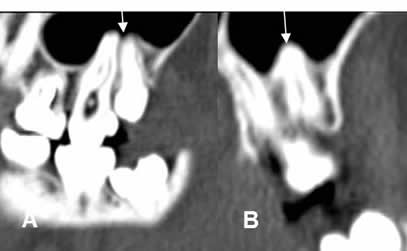
Fig 54. Sinusitis odontogénica.
A: TAC reconstrucción sagital y B: TAC reconstrucción coronal. Raíces de los dientes dentro del seno maxilar, pero sin cambios inflamatorios asociados.

Fig 55. Sinusitis odontogénica.
A: TAC axial, B y TAC reconstrucción sagital. Engrosamiento en la mucosa del seno maxilar, por sinusopatía. Las raíces de los molares y premolares han roto el piso del seno, debiendo considerar etiología odontogénica.

Fig 55 A. Fístula.
A: TAC reconstrucción coronal y B: TAC reconstrucción sagital. Engrosamiento en la mucosa del seno maxilar, con defecto óseo del piso y comunicación con la cavidad oral, por la formación de fístula.
| Fecha de creación | Noviembre 3 de 2014 |
| Fecha de actualización | Septiembre 12, 2015 |