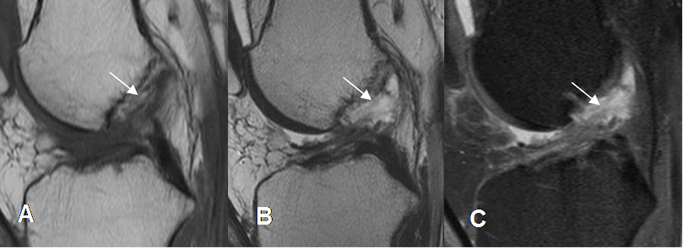
Fig 94. Ruptura aguda del LCA.
A: RM sagital en T1, B: RM sagital en T2 y C: RM sagital en STIR. No visualización del LCA, con cambios inflamatorios agudos, por ruptura reciente.
TRAUMA DEL LCA.
Las lesiones de los ligamentos ocasionan inestabilidad, que en el futuro pueden causar lesiones meniscales, del cartílago articular y artrosis. (12).
Comparada con la artroscopia que es el standard de referencia, la RM tiene gran sensibilidad y especificidad, para demostrar lesiones de los meniscos, ligamentos cruzados y colaterales. (33).
Las lesiones traumáticas de la rodilla, en ocasiones impiden la completa extensión. El seudobloqueo es producido por un fragmento desprendido de menisco roto o un cuerpo libre intra-articular. El verdadero bloqueo es causado por ruptura del LCA o ligamentos colaterales. (34).
El LCA es el ligamento mas frecuentemente lesionado, por un mecanismo de rebote y rotación. (2).
En este tipo de lesiones es importante identificar el sitio de ruptura y especialmente la presencia de avulsión ósea. Encontrar fractura de segond y contusión del cóndilo femoral y platillo tibial lateral, son signos asociados de ruptura completa del LCA. (16).
El porcentaje de ruptura del ligamento, también es muy importante. Lesiones menores del 50%, pueden no ser clínicamente importantes, pero las mayores del 50%, son tratadas con reconstrucción y deben ser reportadas. (2, 16).
Los signos de ruptura del LCA, dependen del grado de compromiso y el tiempo de evolución. (3).

Fig 94. Ruptura aguda del LCA.
A: RM sagital en T1, B: RM sagital en T2 y C: RM sagital en STIR. No visualización del LCA, con cambios inflamatorios agudos, por ruptura reciente.
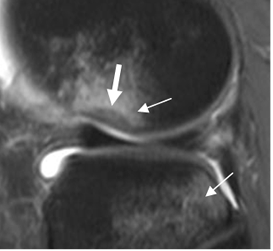
Fig 95 A. Ruptura aguda del LCA.
RM sagital en STIR. Clásica contusión del platillo tibial y el cóndilo femoral lateral, con depresión mayor de 1.5 mm (Flecha gruesa), constituyendo el signo de la muesca.
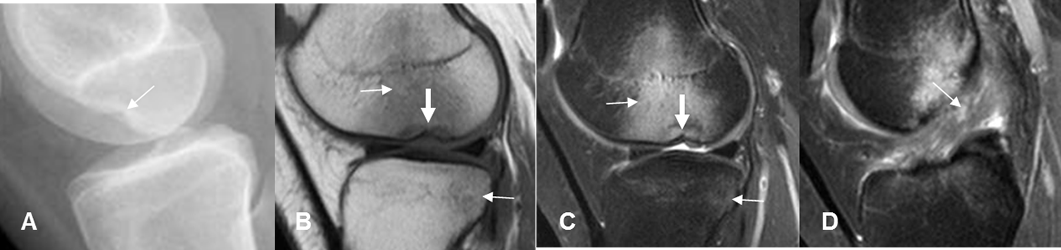
Fig 95 B. Signo de la muesca.
A: Rx lateral. Depresión en la parte inferior, del cóndilo femoral.
B: RM sagital en T1 y C: RM sagital en STIR. Contusión del cóndilo femoral y el platillo tibial lateral. (Flechas delgadas). Existe depresión significativa del cóndilo femoral. (Flecha gruesa).
D: RM sagital en STIR. Alteración en la señal y solución de continuidad, en la mayoría de fibras del LCA, por ruptura.
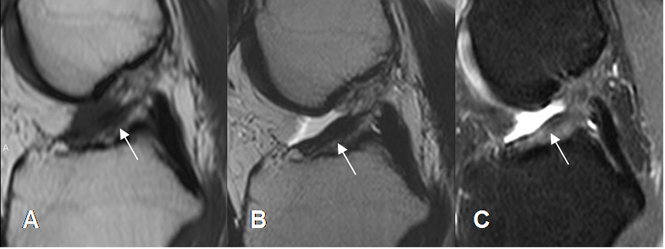
Fig 96. Ruptura subaguda del LCA.
A: RM sagital en T1, B: RM sagital en T2 y C: RM sagital en STIR. LCA horizontalizado, por ruptura en su origen femoral.

Fig 97. Ruptura crónica del LCA.
A: RM sagital en T1 y B: RM sagital en T2. No visualización de las fibras del LCA, por ruptura crónica.
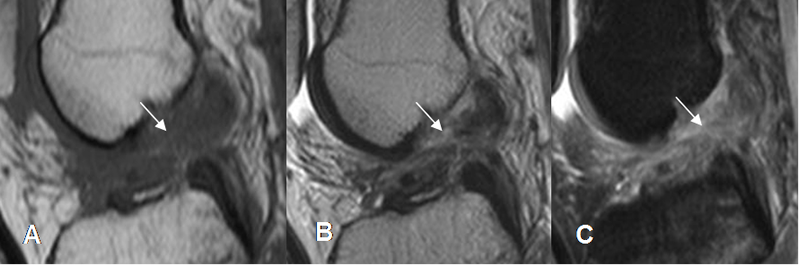
Fig 98. Ruptura crónica del LCA.
A: RM sagital en T1, B: RM sagital en T2 y C: RM sagital en STIR. Alteración en la señal y engrosamiento de las fibras, con solución de continuidad en el tercio medio, en un caso de ruptura crónica.
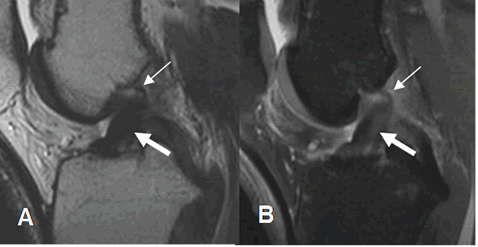
Fig 99. Ruptura crónica del LCA.
A: RM sagital en T2 y B: RM sagital en STIR. LCA engrosado (Flechas gruesas) persistiendo escasas fibras en la parte proximal, por ruptura crónica.
La ruptura completa del LCA, es diagnosticada mediante los signos primarios. (11). El principal, es la discontinuidad de las fibras (2, 35) y el otro es su orientación. Hay horizontalización, con disminución del ángulo de inclinación con la tibia, el cual es menor de 40º y el ángulo con la línea de Blumensaat, de vértice inferior y valor positivo mayor de 15º. (11). (Fig 100 y 101).
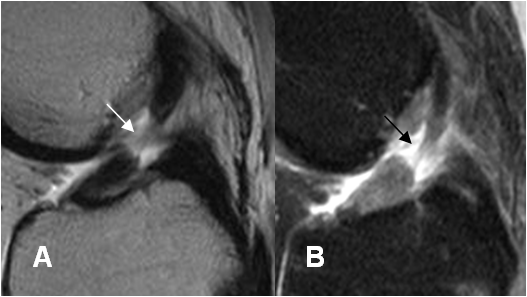
Fig 100. Ruptura LCA.
A: RM sagital en T2 y B: RM sagital en STIR. Ruptura completa de las fibras del LCA, en el tercio medio.
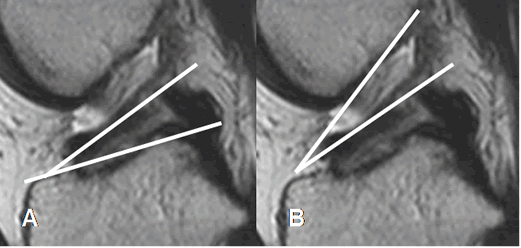
Fig 101. Ruptura del LCA.
A y B: RM sagital en T2. Signos de ruptura, con disminución del ángulo de inclinación tibial en A y ángulo con la línea intercondílea, de vértice inferior en B.
Se han descrito múltiples signos indirectos que ayudan a aclarar los casos dudosos, aunque su ausencia no excluye rupturas del LCA. Estos signos son poco sensibles, pero muy específicos. (11). Los cambios son el resultado del mecanismo de trauma o secuelas de la inestabilidad producida: (3).

Fig 102. Desplazamiento de la tibia.
RM sagital en T1. Desplazamiento anterior de la tibia, en relación con el fémur, por ruptura del LCA. Adicionalmente existe el signo del surco. (Flecha).
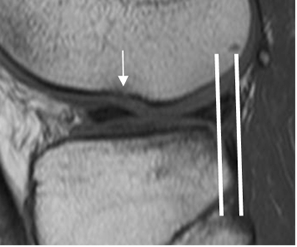
Fig 103. Desplazamiento del menisco externo.
RM sagital en T1. Desplazamiento posterior del menisco externo, en relación con el borde de la tibia. Adicionalmente existe el signo del surco. (Flecha).
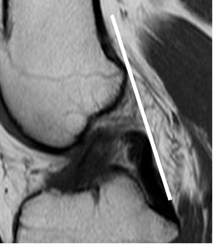
Fig 104. Signo de la línea.
RM sagital en T2. La línea trazada en la parte posterior del LCP, no cruza la cortical femoral, por aumento en la angulación del ligamento.
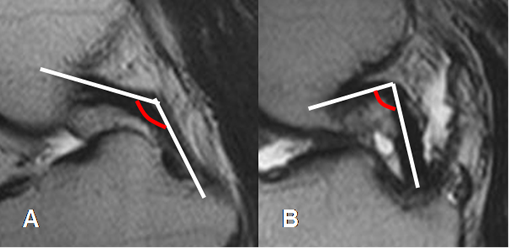
Fig 105. Angulación del LCP.
A: RM sagital en T2. Angulo normal en promedio de 123º.
B: RM sagital en T2. Disminución del ángulo, menor de 107º, como signo secundario de ruptura del LCA.
Hacer el diagnóstico de ruptura parcial, es mas difícil clínica y radiológicamente. (2, 3, 12).
En la RM se encuentra aumento focal de la señal en T2, inhabilidad para identificar todas las fibras del ligamento, algunas de las cuales están íntegras. (2, 3, 12). (Fig 106, 107 y 108).
En los cambios crónicos, se encuentra fibrosis, con engrosamiento y alteración en la señal. (Fig 109 y 110).
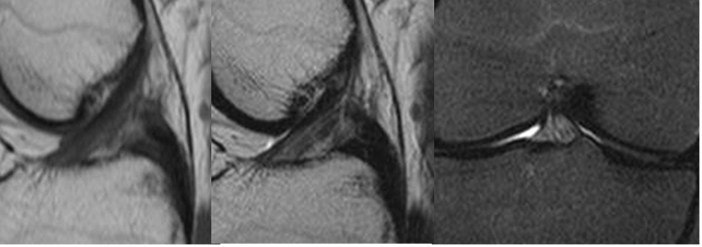
Fig 106. Esguince grado I del LCA.
A: RM sagital en T1, B: RM sagital en T2 y C: RM coronal en STIR. Alteración de la señal en el tercio distal del LCA, pero sin ruptura de fibras, por esguince GI.

Fig 107. Ruptura parcial del LCA.
A: RM sagital en T1, B: RM sagital en T2 y C: RM sagital en STIR. Pérdida del patrón fibrilar, con ruptura de algunas fibras en el tercio medio del LCA (Flechas), por ruptura parcial.
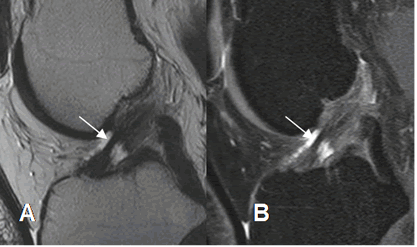
Fig 108. Ruptura parcial del LCA.
A: RM sagital en T2 y B: RM sagital en STIR. Adelgazamiento, con solución de continuidad en la mayoría de las fibras del LCA, por ruptura parcial.
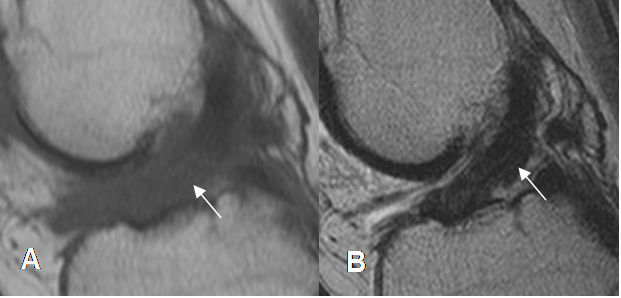
Fig 109. Fibrosis del LCA.
A: RM sagital en T1. Alteración en la señal del LCA, que indica patología.
B: RM sagital en T2. El LCA está integro, pero engrosado por fibrosis residual.
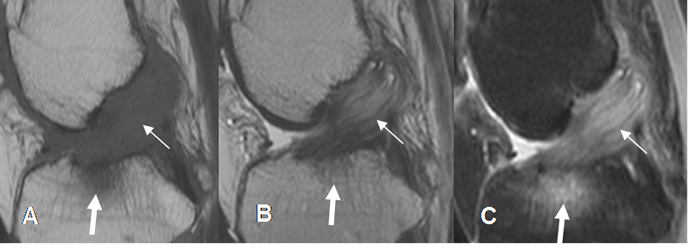
Fig 110. Lesión crónica reagudizada del LCA.
A: RM sagital en T1, B: RM sagital en T2 y C: RM coronal en STIR. Engrosamiento del LCA, por fibrosis reparativa y fibras hiperintensas en T2 y STIR, por lesión re-agudizada. (Flechas delgadas). Se aprecian áreas de contusión osea en el borde superior de la tibia. (Flechas gruesas).
| Fecha de creación | Marzo 1 de 2011 |
| Fecha de actualización | Junio 14, 2014 |