
Fig 40. Osteomielitis crónica.
A: Rx AP y B: Rx lateral. Aumento en la densidad de la región epifisometafisiaria de la tibia, como secuelas de osteomielitis curada.
OSTEOMIELITIS CRONICA.
La infección del hueso ocasiona necrosis del tejido, que es reabsorbido por el tejido de granulación. El que persiste y no regresiona produce el secuestro óseo. (4).
La infección crónica produce expansión y remodelación ósea, con engrosamiento de la cortical, secundario a la reacción perióstica. (5, 16). (Fig 40 y 41).
El secuestro aparece como una zona densa, en el interior de un hueso hipodenso por el edema en la TAC (4) y una imagen hipointensa en todas las secuencias, que no realza con el contraste en la RM. (4, 5, 16). (Fig 42 A, 42 B y 43).
La TAC es superior a la RM para la valoración de la osteomielitis crónica, por su capacidad para evaluar la destrucción cortical, aunque la RM permite determinar la viabilidad de un fragmento de secuestro óseo. (2).
Es difícil detectar la infección aguda, en un hueso con cambios crónicos. La presencia de un secuestro, líquido subperióstico, abscesos o fístulas, son los mejores signos. (5, 16). (Fig 44, 45 A, 45 B y 45 C).
Los trayectos fistulosos se aprecian como imágenes lineales o serpentiginosas hiperintensa en T2, que se extiende desde la cavidad medular a los tejidos blandos y que pueden realzar con el contraste. (4, 5). (Fig 46 A y 46 B).
En casos de heridas de tejidos blandos con supuración crónica, es útil realizar la fistulografía, para determinar si existe osteomielitis asociada.

Fig 40. Osteomielitis crónica.
A: Rx AP y B: Rx lateral. Aumento en la densidad de la región epifisometafisiaria de la tibia, como secuelas de osteomielitis curada.

Fig 41. Osteomielitis crónica.
A: Rx AP y B: Rx lateral. Aumento de la densidad y engrosamiento de la diáfisis femoral, como secuela de osteomielitis tratada.

Fig 42. Osteomielitis crónica.
Rx AP. Area radiolúcida en la metáfisis femoral, con lesión sólida en su interior, que corresponde a secuestro.

Fig 43 A. Osteomielitis crónica.
TAC axial. Engrosamiento de la cortical en la tibia y defecto óseo en la parte anterolateral, por trayecto fistuloso. (Flecha delgada). En el interior de la medula osea se encuentran fragmentos densos y espiculados, que corresponden a secuestros. (Flechas gruesas).

Fig 43 B. Osteomielitis crónica.
A: RM sagital en T1 y B: RM sagital en STIR. Región de hueso “sano” en el tercio proximal de la tibia, rodeado por tejido inflamatorio y que corresponde a secuestro.

Fig 44. Osteomielitis crónica reagudizada.
A: Rx AP y B: Rx lateral. Episodios a repetición de osteomielitis, después de un trauma abierto. Prominencia en los tejidos blandos del 2º dedo. Hay aumento en la densidad de la falange proximal, con área radiolúcida y bien definida. Los cambios son compatibles con osteomielitis crónica.

Fig 45 A. Osteomielitis crónica reagudizada.
A: RM coronal en STIR y B: RM sagital en T1. Igual paciente anterior. La imagen en la parte distal de la falange es hipointensa en todas las secuencias y no realza con el contraste, correspondiendo a fibrosis. (Flecha delgadas). Hay cambios inflamatorios de tejidos blandos hiperintensos en STIR e hipointensos en T1. (Flechas gruesas).
C: RM sagital y D: RM axial en T1 con contraste. Realce del contraste por los tejidos blandos (Flecha gruesa) y pequeña colección en la parte anterior cuyos bordes realzan, por osteomielitis crónica reagudizada. (Flechas delgadas).

Fig 45 B. Osteomielitis crónica.
A: Rx AP. PostQx de fracturas expuestas en la pierna y clínicamente cambios inflamatorios en la extremidad. Hay fractura parcialmente consolidada de la tibia, fijada con clavo endomedular. Prominencia de los tejidos blandos e imágenes radiolúcidas que hacen sospechar la presencia de aire.
B y C: RM axial en T2. Cambios inflamatorios en los tejidos blandos, con múltiples colecciones que rodean el foco de fractura. Dentro de la colecciones en C, hay imágenes alargadas e hipointensas, que corresponden a burbujas de aire.
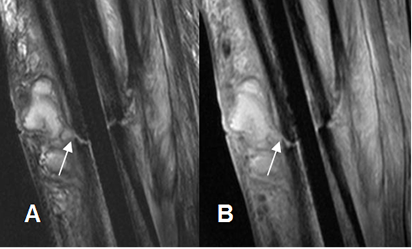
Fig 45 C. Osteomielitis crónica.
A: RM sagital en T2 y B: RM sagital en STIR. Igual paciente anterior. Se encuentra trayecto fistuloso que se origina en el foco de fractura y comunica con una colección, por osteomielitis crónica.

Fig 46 A. Fístula.
A: RM coronal en T1, B: RM coronal en STIR y C: RM axial en STIR. Trayecto de fístula perianal derecha, identificada como imagen serpentiginosa hipointensa en T1 e hiperintensa en STIR, rodeada por cambios inflamatorios en los tejidos blandos.
 Fig 46 B. Fístula.
Fig 46 B. Fístula.
A: RM axial en STIR. Fístula perianal izquierda.
B: Thriveax T1 simple y C: Thriveax T1 con contraste. El trayecto fistuloso realza con el contraste.
| Fecha de creación | Marzo 1 de 2011 |
| Fecha de actualización | Enero 13, 2014 |